Es gibt viele Risikofaktoren, die zu einem Schlaganfall führen können. Durch einen gesunden Lebensstil kann man in vielen Fällen einem Schlaganfall vorbeugen. Alles Wichtige dazu erfährst du in diesem Artikel.
Schlaganfall erfordert schnelles Eingreifen
Ein Schlaganfall kann das Leben plötzlich und drastisch verändern. Bei einem Schlaganfall wird die Blutversorgung zu einem Teil des Gehirns unterbrochen und das Gehirn nicht mehr ausreichend mit Sauerstoff versorgt. Bereits kurze Zeiten des Sauerstoffmangels können zu einem Absterben von Nervenzellen (Neuronen) führen.
Ein Schlaganfall ist daher eine ernste medizinische Notsituation, die ein schnelles Eingreifen erfordert, um die Sauerstoffversorgung schnell wiederherzustellen und grössere Schädigungen des Gehirns zu vermeiden. Konkret heisst das, je schneller ein Schlaganfall-Patient behandelt wird, desto grösser ist die Wahrscheinlichkeit, dass keine bleibenden Beeinträchtigungen (”Time is Brain”) bestehen bleiben.
Glücklicherweise gibt es jedoch Möglichkeiten, das Schlaganfallrisiko zu reduzieren und einen erneuten Schlaganfall zu vermeiden. Die beste Schlaganfall-Prävention ist eine Kombination aus gesunder Lebensweise, regelmässiger ärztlicher Vorsorge und ein geschärftes Bewusstsein für Risikofaktoren.
Im folgenden Artikel gehen wir ausführlich darauf ein, wie du einem Schlaganfall vorbeugen kannst, welche Risikofaktoren existieren und wie man feststellen kann, ob man einen Schlaganfall erlitten hat.
Wie entsteht ein Schlaganfall?
Ein Schlaganfall kann durch einen Gefässverschluss oder eine Blutung verursacht werden. In beiden Fällen führt dies zu einer eingeschränkten Sauerstoffversorgung des Gehirns, bei der Gehirnzellen absterben können. Im Folgenden geben wir dir eine Übersicht über die unterschiedlichen Schlaganfallarten:
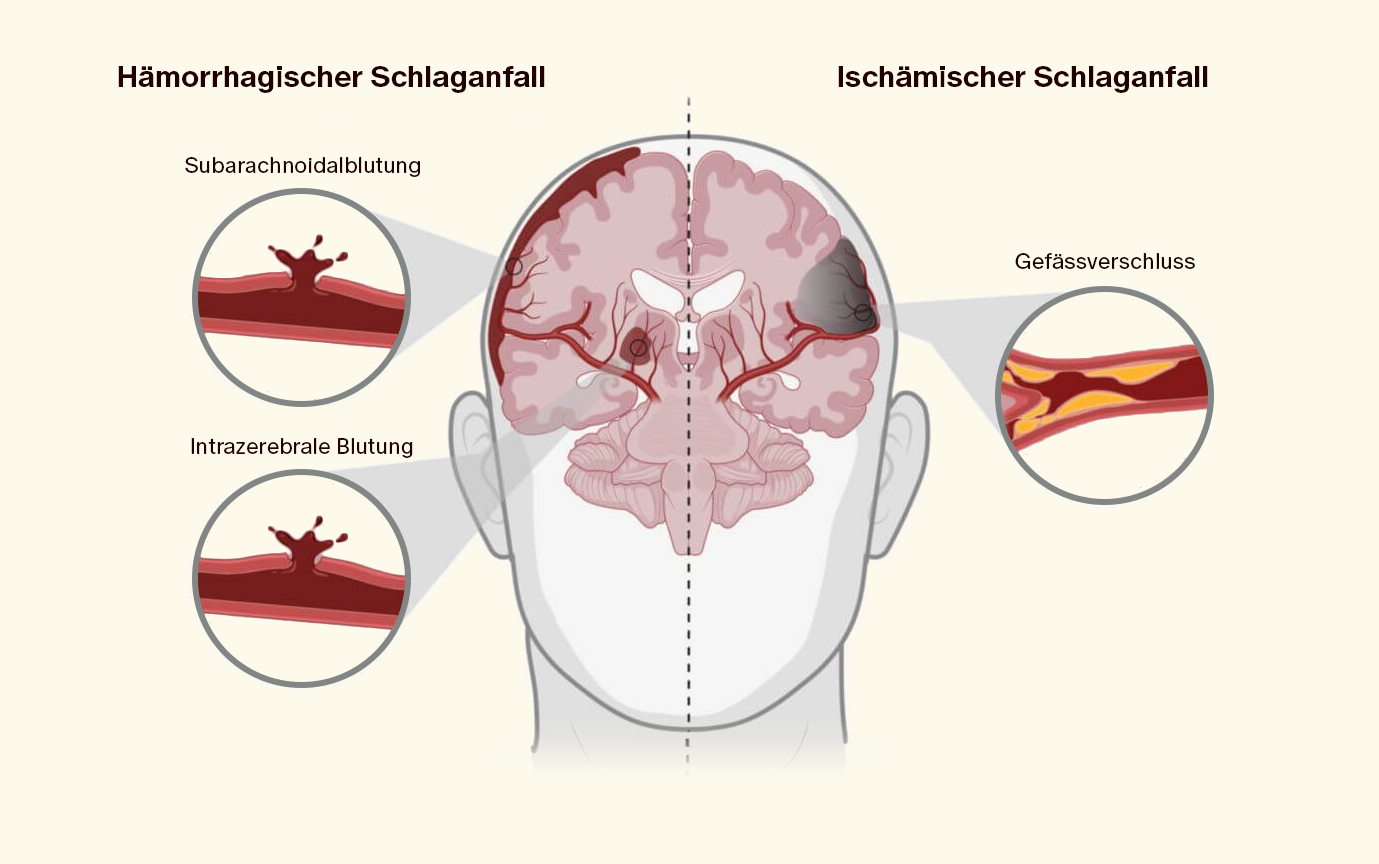
Ischämischer Schlaganfall
Ein ischämischer Schlaganfall wird auch als Hirninfarkt bezeichnet und macht 80 bis 85 % der Schlaganfälle aus. Man bezeichnet damit eine Mangeldurchblutung (Ischämie) aufgrund von Verengungen (Stenosen) oder Gefässverschlüssen in der arteriellen Versorgung des Gehirns:
- Blutgerinnsel (Thrombus): Ein Blutgerinnsel bildet sich entweder direkt in den Hirnarterien oder kann über den Blutkreislauf diese transportiert werden und sich dort in einem verengten Blutgefäss festsetzen und den Blutfluss blockieren (embolischer Schlaganfall).
- Kalk- und Fettablagerungen (Plaque): Kalk- und fetthaltige Einlagerungen in der Gefässwand (Plaque) können durch eine Verengung des Gefässlumens den Blutfluss zum Gehirn blockieren und einen Schlaganfall auslösen. Ausserdem können sich Plaques auch lösen und über den Blutkreislauf in die Hirnarterien wandern. Wenn Plaques einreissen, können sich Blutgerinnsel bilden und zu einen Gefässverschluss führen. Zudem fand ein Ärzteteam des LMU Klinikums heraus, dass bei einem Drittel der Patienten mit ungeklärter Schlaganfallursache sogenannte komplizierte Plaques in der Halsschlagader zu finden waren.
Hämorrhagischer Schlaganfall
Ein hämorrhagischer Schlaganfall („Hämorrhagie“ steht dabei für Blutung) wird auch als Hirnblutung infolge eines geplatzten oder gerissenen Blutgefässes bezeichnet. Dabei unterscheidet man zwischen häufigeren, intrazerebralen Blutungen (ICB) und selteneren Subarachnoidalblutungen (SAB). ICB bezeichnet die Einblutung in das Hirngewebe; SAB Einblutungen in den Subarachnoidalraum. Ca. 15-20 % der Schlaganfälle sind auf Blutungen zurückzuführen. Hirnblutungen können auf unterschiedliche Weise ausgelöst werden, zum Beispiel durch:
- Schädel-Hirn-Trauma (SHT)
- Bluthochdruck (Hypertonie)
- Gefässfehlbildungen im Gehirn
Transitorische ischämische Attacke (TIA)
Eine transitorische ischämische Attacke (TIA) ähnelt in ihrer Symptomatik einem Schlaganfall und führt zu vorübergehenden neurologischen Störungen, die in der Regel innerhalb von 24 Stunden abklingen. Zu beachten ist, dass es keine einheitliche Definition für eine TIA gibt. Bekannt ist, dass sie durch eine Sauerstoff-Unterversorgung bestimmter Hirnareale entsteht. Diese Unterversorgung ist die für einen kurzen Zeitraum in diesem Kontext tolerabel und verursacht meist keine bleibenden Schäden .
Auch wenn es sich bei einer TIA nicht um einen klassischen Schlaganfall handelt, kann sie dennoch ein Vorbote für einen künftigen Schlaganfall sein. Bei ca. 10 % der Patienten mit einer TIA tritt innerhalb der folgenden 7 Tage ein grösserer Schlaganfall auf.
Wie kann ich einem Schlaganfall vorbeugen?
- Kontrolle des Bluthochdrucks
- Kontrolle der Cholesterinwerte
- Gesunde Ernährung
- Regelmässige Bewegung
- Nichtrauchen
- Alkoholkonsum einschränken
- Gewichtskontrolle
Kontrolle des Bluthochdrucks
Hoher Blutdruck ist einer der Hauptrisikofaktoren für einen Schlaganfall und die Hauptursache für Herzerkrankungen. Laut einer Statistik waren 2022 ungefähr 20 % der Bevölkerung in der Schweiz von Bluthochdruck betroffen oder nahmen Medikamente dagegen.
Schwankungen des Blutdrucks im Laufe des Tages sind völlig normal. So verändert sich der Blutdruck zum Beispiel je nachdem, ob du aktiv bist, dich ausruhst oder gestresst bist. Die Diagnose Bluthochdruck (Hypertonie) bedeutet, dass dein Blutdruck über einen längeren Zeitraum hinweg erhöht ist.
Bluthochdruck kann auf verschiedene Weise zu einem Schlaganfall führen. Hoher Blutdruck belastet die Blutgefässe im ganzen Körper, auch die hirnversorgenden Arterien. Wenn die Arterien infolge des hohen Blutdrucks dauerhaft unter Druck stehen, kommt es zu einem Umbau in den Gefässwänden und die empfindliche Innenauskleidung (Intima) kann geschädigt werden. Um dem hohen Druck Stand zu halten, verdicken und versteifen sich die Gefässe. Dies geschieht durch Zunahme der Muskelmasse und Kollagenfasern in der Gefässwand, was die Flexibilität der Gefässe verringert und ihr Lumen verkleinert. Als Folge tritt eine Gefässverengung auf, die zu Durchblutungsstörungen führen kann.
Durch den hohen Blutdruck können kleine Wunden in der Gefässinnenwand verursacht werden, in denen es zu Plaque kommen kann. Plaque besteht aus Fetten, Cholesterin, Kalzium und anderen Substanzen im Blut, die sich an den Gefässwänden ablagern können. Durch diese Ablagerungen verstopfen die Blutgefässe (Arteriosklerose). Infolgedessen nimmt der Blutfluss ab und die Sauerstoffversorgung des Gehirns und anderer Organe wird beeinträchtigt. Atherosklerotisch veränderte Blutgefässe sind zudem anfälliger für eine Ruptur. Wenn ein Blutgefäss im Gehirn reisst, kann dies zu einem hämorrhagischen Schlaganfall führen.
Cholesterinwerte & Apolipoprotein B (ApoB)
Cholesterin ist für unseren Körper lebenswichtig und wesentlich an der Bildung der Zellmembran und anderen Prozessen beteiligt. Wichtig zu wissen ist, dass wir Cholesterin nicht allein durch die Nahrung (25 %) aufnehmen, sondern es auch von unserem Körper gebildet wird (75 %). Allerdings sollte auf den Cholesterinspiegel geachtet werden.
Cholesterin und Lipoproteine
Cholesterin ist wie Fett nicht in Wasser (oder Blut) löslich. Daher benötigt es zum Transport eine Verbindung aus Proteinen, Fetten (Lipiden) und weiteren Bestandteilen. Diese Verbindungen nennt man Lipoproteine, einschliesslich LDL (Low-Density Lipoprotein) und HDL (High-Density Lipoprotein). Diese Lipoproteine können in der Gefässwand abgelagert werden und dort zu Arteriosklerose führen.
Eine Studie verglich die Auswirkungen einer Senkung des LDL-Cholesterins auf einen niedrigen Wert (2,3-2,8 mmol/L bzw. 90-110 mg/dL) mit einem sehr niedrigen Wert (unter 1,8 mmol/L bzw. 90 mg/dL). Betonen sollte man hier, dass diese Werte keine international anerkannten Referenzbereiche sind und zuvor von den Studienleitern festgelegt wurden. Demnach können sie je nach Land oder Labor variieren. Es zeigte sich, dass ein sehr niedriger LDL-Cholesterinspiegel besser zur Vorbeugung eines weiteren Schlaganfalls geeignet ist. Über einen Zeitraum von 3,5 Jahren trat bei 1 von 9 Patienten mit niedrigem LDL-Cholesterinspiegel ein weiterer Schlaganfall oder Herzinfarkt auf, gegenüber 1 von 11 Patienten mit sehr niedrigem LDL-Cholesterinspiegel.
Eine andere Studie untersuchte die Ergebnisse aus 26 Studien mit insgesamt 170.000 Patienten. Es bestand ein eindeutiger Zusammenhang zwischen der Senkung des LDL-Cholesterins und der Verringerung des Schlaganfallrisikos. Eine Senkung des LDL-Cholesterins um 1 mmol/L (38 mg/dL) verringerte das Schlaganfallrisiko im Durchschnitt um 20 %.
Cholesterin allein ist nicht immer ein ausreichender Indikator
Obwohl ein erhöhter Cholesterinspiegel häufig mit Arteriosklerose in Verbindung gebracht wird, ist er allein kein zuverlässiger Indikator für das Schlaganfallrisiko. Deshalb sollte auch das Apoliprotein B (ApoB) gemessen werden.
Deshalb sollte neben Cholesterin auch das Apoliprotein B (apoB) gemessen werden. ApoB misst die Anzahl der atherogenen Lipoproteinpartikel im Blut, während Cholesterin die Menge an Lipoproteinen misst. Ein hoher ApoB-Spiegel kann darauf hinweisen, dass eine Person viele dieser schädlichen Partikel im Blut hat, selbst wenn der Cholesterinspiegel innerhalb normaler Grenzen liegt. Hochrangig publizierte Studien ergaben, dass apoB der Hauptindikator für Arteriosklerose (Einlagerung von Cholesterin in den Gefässwänden) ist.
Ein weiterer Vorteil ist, dass der Cholesterinspiegel durch Triglyceride beeinflusst werden kann, insbesondere bei Patienten mit metabolischem Syndrom. ApoB ist weniger anfällig für diese Schwankungen und kann daher eine zuverlässigere Messung des kardiovaskulären Risikos ermöglichen. Ein erhöhter ApoB-Spiegel kann auf einen gestörten Lipidstoffwechsel hinweisen, welcher sowohl mit einer Insulinresistenz als auch mit einem metabolischen Syndrom assoziiert sein kann.
Mehr zur Senkung des LDL-Cholesterinspiegels erfährst du in diesem Video:
Welcher Zusammenhang besteht genau zwischen Cholesterin und ApoB?
Apolipoproteine umschliessen Fettsäuren und bilden eine wasserlösliche Hülle. Auf diese Weise können Fettsäuren im Blut transportiert werden. Apolipoprotein B ist ein Protein, das eine wichtige Rolle im Fettstoffwechsel spielt. Es ist der Hauptbestandteil der atherogenen Lipoproteine (wie LDL oder VLDL), also jener Lipoproteine, die am Aufbau von atherosklerotischen Plaques in den Arterien beteiligt sind. In der innersten Schicht der Gefässwand (Intima), wird LDL-Cholesterin oxidiert und von speziellen Zellen (Makrophagen oder Fresszellen) aufgenommen. Das oxidierte LDL löst Entzündungen aus und kann zu Schäden an den Arterien führen. Bei den meisten Patienten korreliert der LDL-Cholesterin-Spiegel sehr gut mit der ApoB-Konzentration und gibt einen eindeutigen Hinweis auf das Arterioskleroserisiko.
Gesunde Ernährung
Um das Risiko für einen Schlaganfall so niedrig wie möglich zu halten, wird eine abwechslungsreiche Ernährung empfohlen, die neben reichlich Obst und Gemüse auch Vollkornprodukte und ungesättigte Fettsäuren enthält. Ein Beispiel dafür ist die “Mittelmeer Diät”, eine Ernährung reich an Gemüse und unprozessierten Lebensmitteln. Was du unbedingt vermeiden respektive reduzieren solltest, sind gesättigten Fettsäuren, Transfette, Zucker und Salz (<6 g pro Tag). Weiterhin sollten Milchprodukte nach Möglichkeit fettarm oder fettfrei sein, um die Blutfettwerte nicht in die Höhe zu treiben.
Regelmässige Bewegung
Körperliche Aktivität trägt dazu bei, das Herz-Kreislauf-System zu stärken und das Risiko eines Schlaganfalls und anderer Herz-Kreislauf-Erkrankungen zu senken. Versuche, ungefähr 30 Minuten Sport oder Bewegung täglich in deinen Alltag einzubauen. Besonders gut geeignet sind zügiges Gehen, Radfahren oder Schwimmen.
Studien zeigen, dass regelmässige körperliche Aktivität das Schlaganfallrisiko um 25–30 % verringern kann.
Nichtrauchen
Rauchen steigert das Risiko eines Schlaganfalls und anderen schwerwiegenden Erkrankungen erheblich. Durch das Rauchen erhöht sich der Blutdruck und der Sauerstoffgehalt im Blut verringert sich. Ausserdem enthält Tabakrauch über 4000 giftige Chemikalien, die sich in der Lunge ablagern oder in den Blutkreislauf aufgenommen werden und die Blutgefässe schädigen.
Eine Übersichtsarbeit ergab, dass Rauchen das Schlaganfallrisiko um das Drei- bis Vierfache erhöht. Auch Passivrauchen in geschlossenen Räumen steigert deutlich das Schlaganfallrisiko um das 1,5- bis Zweifache.
Wenn du rauchst, solltest du einen Rauchstopp in Betracht ziehen.
Alkoholkonsum einschränken
Zu viel Alkohol kann zu erhöhtem Blutdruck führen und das Risiko für Schlaganfälle oder andere Erkrankungen signifikant erhöhen. Eine Studie mit 160’000 chinesischen Studienteilnehmern ergab, dass Alkoholkonsum zu 8 % aller ischämischen Schlaganfälle und zu 16 % der hämorrhagischen Schlaganfälle beitrugen.
Da Alkohol ein Zellgift ist und Auslöser vieler anderer Erkrankungen sein kann, ist ein Verzicht auf Alkohol aus medizinischer Sicht ratsam. Auch die Weltgesundheitsorganisation empfiehlt, den Alkoholkonsum auf Grund der damit assoziierten gesundheitlichen Risiken zu minimieren.
Gesundes Körpergewicht
Übergewicht und Adipositas sind mit einem erhöhten Risiko für Bluthochdruck, Diabetes mellitus und anderen Faktoren verbunden, die das Schlaganfallrisiko erhöhen können.
Mehrere Studien deuten darauf hin, dass ein hoher Body-Mass-Index (BMI) das Gesamtrisiko für einen Schlaganfall erhöhen kann, insbesondere für einen ischämischen Schlaganfall.
In einer amerikanischen Studie dokumentierten über 21’000 Ärzte die Schlaganfälle ihrer Patienten in Verbindung mit dem BMI über einen Zeitraum von 12,5 Jahren. Teilnehmer mit einem BMI von ≥30 hatten ein doppelt so hohes Risiko für einen ischämischen Schlaganfall , verglichen mit Teilnehmern, welche einen BMI <23 aufwiesen. Für einen hämorrhagischen Schlaganfall war das Risiko sogar mehr als doppelt so hoch.
Allerdings gilt der BMI als alleiniger Risikofaktor mit Hinblick auf das Körpergewicht inzwischen als überholt. Denn besonders viszerales Fett (inneres Bauchfett) wird als risikoreich angesehen. Das innere Bauchfett ist besonders stoffwechselaktiv und bildet Botenstoffe, die sich auf diverse Prozesse im Körper auswirken. So werden beispielsweise Entzündungsprozesse und Bluthochdruck gefördert und eine Insulinresistenz begünstigt. Je mehr viszerales Fett vorhanden ist, desto grösser ist auch das Risiko für Herz-Kreislauf-Erkrankungen (z. B. Arteriosklerose, Schlaganfall, Herzinfarkt) oder Stoffwechselerkrankungen wie Diabetes mellitus (Zuckerkrankheit).
Das viszerale Fett lässt sich durch eine MRT-Bildgebung hervorragend darstellen und quantifizieren. Alternativ kann bei einem DEXA Scan, bei dem mittels Röntgenstrahlung Knochen-, Muskel- und Fettgewebe genau voneinander unterschieden werden, der Körperfettanteil und die Fettverteilung festgestellt werden.
Mehr zur Schlaganfallprävention erfährst du im Podcast "Kann man Schlaganfall vorbeugen?"
Was sind Risikofaktoren für einen Schlaganfall?
Viele Faktoren oder Vorerkrankungen können zu einem erhöhten Schlaganfallrisiko beitragen.
Der Grossteil der ursächlichen Faktoren für einen Schlaganfall kann von uns beeinflusst werden. Dazu gehören:
- Bewegungsmangel
- Übergewicht
- Unausgewogene Ernährung
- Hoher Blutdruck
- Rauchen
Die meisten Risikofaktoren beruhen auf Lebensstil, Genetik und Umweltfaktoren. Ischämische und hämorrhagische Schlaganfälle weisen viele der gleichen Risikofaktoren auf, z. B. Bluthochdruck, Diabetes und hohe Cholesterinwerte. Andere Risikofaktoren sind spezifisch für die jeweilige Art des Schlaganfalls.
Zu den wichtigsten Risikofaktoren gehören daneben:
- Alter: Älteren Menschen haben ein höheres Schlaganfallrisiko als jüngere Menschen, da sie oft bereits atherosklerotische Gefässveränderungen aufweisen. Im Prinzip kann ein Schlaganfall jedoch in jedem Alter auftreten. Was viele nicht wissen, ist, dass bei Säuglingen das Risiko für einen Schlaganfall bis zum 28. Lebenstag am höchsten ist, sogar vergleichbar mit dem Risiko im Seniorenalter. Etwa 1 von 1.000 Neugeborenen erleidet einen Schlaganfall.
- Kardiovaskuläre Erkrankungen: Blutgerinnsel können durch koronare Herzkrankheiten, Vorhofflimmern, Herzklappenerkrankungen, Erkrankungen der Halsschlagader und Aneurysmata der Hirnarterien entstehen. Blutungen können nach der Einnahme von Blutverdünnern auftreten.
- Angstzustände, Depressionen und Stress können das Schlaganfallrisiko erhöhen, da dadurch der Blutdruck erhöht wird und Entzündungen gefördert werden.
- Familiäre Vorbelastung: Auch die familiäre Vorbelastung und die Genetik spielen eine wesentliche Rolle. Dein Risiko, einen Schlaganfall zu erleiden, ist höher, wenn ein Elternteil oder ein anderes Familienmitglied einen Schlaganfall erlitten hat, insbesondere in jüngeren Jahren. Das liegt hauptsächlich daran, dass in der Familie eine Veranlagung für Bluthochdruck, Diabetes, Fettstoffwechselstörungen oder Gefässkrankheiten besteht.
- Genetik: Bestimmte Gene, wie für das Lipoprotein(a) beeinflussen ebenfalls das Schlaganfallrisiko, da sie das Risiko für Arteriosklerose, Thrombosen und Entzündungen erhöhen. Auch die Gene, die deine Blutgruppe bestimmen, können einen Einfluss haben. So haben Menschen mit den Blutgruppen A und AB im Vergleich zur Blutgruppe 0 ein höheres Risiko, einen ischämischen Schlaganfall zu erleiden.
- Luftqualität: Verschiedene Luftschadstoffe und -partikel können dem Herz-Kreislauf-System schaden. Kleinste Feinstaubpartikel können in die Lunge eindringen und in den Blutkreislauf gelangen, wo sie Entzündungen fördern können. Stickstoffdioxid ist ein Reizgas und kann zu Entzündungen der Atemwege führen. Zudem kann es die Funktion von Blutgefässen beeinträchtigen und die Bildung von Blutgerinnseln fördern, was das Risiko für Schlaganfälle erhöhen kann. Kohlenmonoxid kann bereits in niedrigeren Konzentrationen schädlich sein, indem es die Sauerstoffversorgung des Körpers beeinträchtigt und das Risiko für Herzinfarkte und Schlaganfälle erhöht.
- Andere Erkrankungen wie Schlafapnoe, Nierenerkrankungen, Diabetes mellitus und Migräne sind ebenfalls begünstigende Faktoren für einen Schlaganfall. Bei den mit der Schlafapnoe verbundenen Atemaussetzern kann zu Sauerstoffmangel im Blut kommen, was Entzündungen, oxidative Belastung und Bluthochdruck fördern kann, die alle das Schlaganfallrisiko erhöhen können. Nierenerkrankungen können zu einer Ansammlung von Abbauprodukte im Blut führen, die das Herz-Kreislauf-System belasten und das Risiko für Arteriosklerose und Herz-Kreislauf-Erkrankungen erhöhen können, einschliesslich Schlaganfällen. Erhöhte Blutzuckerwerte infolge von Diabetes schädigen die Blutgefässe und führen zu einer Bildung von Blutgerinnseln in den Gefässen, was wiederum zu Arteriosklerose führen und einen Gefässverschluss begünstigen kann. Eine Studie ergab, dass jüngere Menschen, bei denen die Ursache für einen ischämischen Schlaganfall unklar ist im Vergleich zur Durchschnittsbevölkerung deutlich häufiger an Migräne mit Aura (kurzzeitige Sehstörungen) leiden.
- Geschlecht: Auch das Geschlecht kann beim Schlaganfallrisiko eine Rolle spielen. In jüngeren Jahren erleiden Männer häufiger einen Schlaganfall als Frauen. Das kann zum einen an den Lebensstilfaktoren liegen (Rauchen, Alkoholkonsum oder ungesunde Ernährungsgewohnheiten), zum anderen haben Männer ein grösseres Risiko für Bluthochdruck oder Diabetes. Frauen leben jedoch in der Regel länger, so dass ihr Schlaganfallrisiko im Hinblick auf ihre Gesamtlebenszeit höher ist. Zudem haben Frauen, die die Antibabypille einnehmen oder eine Hormonersatztherapie anwenden, ein höheres Risiko. Auch während der Schwangerschaft und in den Wochen nach der Geburt sind Frauen einem höheren Risiko ausgesetzt. Hoher Blutdruck während der Schwangerschaft, zum Beispiel im Rahmen einer Präeklampsie, erhöht das Risiko für einen Schlaganfall im späteren Leben.
Was sind die Vorboten eines Schlaganfalls?
- Sehstörungen
- Sprach- und Sprachverständnisstörungen
- Lähmungserscheinungen (oft halbseitig)
- Kribbeln oder Taubheitsgefühle in Händen, Beinen, Armen oder einer Gesichtshälfte
- Schwindel
- Gleichgewichtsstörungen
- Starker Kopfschmerz
Ein Schlaganfall tritt tritt in den allermeisten Fällen plötzlich und ohne Vorwarnung auf. Typisch für einen Schlaganfall sind plötzliche Verwirrung, Sprachschwierigkeiten, Taubheit oder Schwäche, insbesondere auf einer Seite des Körpers, Gesichtslähmungen, starke Kopfschmerzen, Sehstörungen, Gangstörungen, Schwindel oder Verlust des Gleichgewichts.
Die Ausprägung der Symptome hängt von der Art des Schlaganfalls und dem betroffenen Hirnbereich ab.
Wie lange im Voraus kündigt sich ein Schlaganfall an?
Die Anzeichen und Symptome eines Schlaganfalls treten oft sehr schnell und plötzlich auf. Sie können sich aber auch über Stunden oder sogar Tage entwickeln. Dies geschieht manchmal, wenn eine transitorische ischämische Attacke (TIA) – eine vorübergehende Unterbrechung der Blutversorgung im Gehirn – als Vorbote des Schlaganfalls erscheint.
Woher weiss ich, ob ich einen Schlaganfall hatte?
Es gibt bestimmte Anzeichen und Symptome, auf die man achten kann, um festzustellen, ob man möglicherweise einen Schlaganfall erlitten hat.
Eine erste Einschätzung, ob es sich um einen Schlaganfall handelt, bietet der sogenannte FAST-Test. FAST steht für “Face, Arms, Speech, Time” (Gesicht, Arme, Sprache, Zeit). Dies ist eine schnelle und einfache Möglichkeit, um festzustellen, ob jemand einen Schlaganfall hatte:
- Face (Gesicht): Bitte die Person zu lächeln und prüfe, ob ein Mundwinkel herabhängt. Sehr oft ist bei einem Schlaganfall nur eine Gesichtshälfte betroffen.
- Arms (Arme): Bitte die Person, beide Arme nach vorne zu strecken und prüfe, ob ein Arm absinkt.
- Speech (Sprache): Bitte die Person, einen einfachen Satz nachzusprechen, und achte darauf, ob die Sprache deutlich oder unverständlich ist.
- Time (Zeit): Wenn eine dieser Anomalien auftritt, ist es wichtig, sofort medizinische Hilfe zu holen. Jede Minute zählt, um das Risiko von Hirnschäden zu minimieren.
Selbst wenn die Symptome vorübergehend erscheinen oder sich verbessern, könnte dies ein Zeichen für eine TIA sein, welche ernsthafte Konsequenzen haben kann. Denn bei ca. 10 % aller Patienten mit einer TIA tritt innerhalb der folgenden 7 Tage ein grösserer Schlaganfall auf.
Mehr über das FAST-Schema, Ursachen und Symptome erfährst du in folgendem Video:
Wie kann man einen Schlaganfall diagnostizieren?
Ein Schlaganfall wird in der Regel durch eine Kombination aus körperlicher Untersuchung, Bildgebung und Labortests diagnostiziert. Zu den gängigen diagnostischen Verfahren gehören:
- Computertomographie (CT): Dies ist oft das erste bildgebende Verfahren, das bei Verdacht auf einen Schlaganfall durchgeführt wird. Ein CT-Scan kann helfen, festzustellen, ob ein Blutgerinnsel oder eine Hirnblutung vorliegt. Ausserdem kann man teilweise Plaques sehen, wodurch das CT eine gute Option zur Früherkennung von atherosklerotischer Gefässveränderungen ist. Daneben gibt es noch die CT-Koronarkalkmessung, wodurch Verkalkungen der Herzkranzgefässe (Koronararterien) erkannt werden können. Hierbei wird der Verkalkungsgrad, die Kalkmenge und die effektive Kalkmenge bestimmt. Je ausgeprägterdie Verkalkung ist, desto grösser ist die Wahrscheinlichkeit, dass innerhalb der nächsten 5 Jahre ein Schlaganfall auftritt.
- Magnetresonanztomographie (MRI): Eine MRI-Untersuchung bietet detailliertere Bilder des Gehirns als ein CT-Scan. Sie kann verwendet werden, um den Grad der Schädigung des Gehirngewebes zu beurteilen und weitere Informationen über den Schlaganfall zu liefern. Auch eine Verengung der Gefässe (Gefässangiographie) wie zum Beispiel der Halsschlagader und der Hirnarterien lässt sich mittels MRI erkennen.
Andere Tests, die bei der Diagnose eines Schlaganfalls hilfreich sein können, sind unter anderem Bluttests zur Überprüfung des Blutzuckerspiegels, der Blutgerinnung und anderer Faktoren, sowie ein Elektrokardiogramm (EKG), um Herzrhythmusstörungen auszuschliessen, die zu einem Schlaganfall führen könnten.
Die genaue Diagnose und Behandlung eines Schlaganfalls hängen von verschiedenen Faktoren ab. Dazu gehören die Art des Schlaganfalls, die Schwere der Symptome und der allgemeine Gesundheitszustand des Patienten.
Viele Schlaganfälle sind vermeidbar
Ein Schlaganfall kann verschiedene Auslöser haben. Dazu gehören unter anderem ein erhöhter Blutdruck und ein erhöhte Blutfette, die zu Gefässveränderungen führen und so Durchblutungsstörungen verursachen können.
Die meisten Schlaganfall-Risikofaktoren können wir durch einen gesunden Lebensstil mit einer ausgewogenen Ernährung, regelmässiger Bewegung und der Vermeidung von Risikofaktoren wie Rauchen und übermässigem Alkoholkonsum beeinflussen. Regelmässige ärztliche Checkups, Blutdrucksenkung sowie ein geschärftes Bewusstsein für die Symptome eines Schlaganfalls sind ebenfalls entscheidend.
Daneben gibt es jedoch auch begünstigende Faktoren, auf die wir keinen Einfluss haben. Dazu gehören unter anderem Geschlecht, familiäre Vorbelastung oder das Alter. Allgemein betrachtet ist das Risiko bei Säuglingen unter einem Jahr und bei Erwachsenen mit zunehmendem Alter höher. Auch hormonelle Verhütungsmittel oder eine Schwangerschaft können zu einem erhöhten Risiko führen.
Bei Verdacht auf einen Schlaganfall ist eine schnelle Reaktion wichtig. Der FAST-Test bietet eine einfache Möglichkeit, erste Anzeichen eines Schlaganfalls zu erkennen. Zudem sind eine gründliche Diagnostik mittels CT oder MRI sowie eine umfassende Behandlung ausschlaggebend, um das Risiko von bleibenden Hirnschäden zu reduzieren und dem Patienten die bestmögliche Therapie zu ermöglichen.
Erfahre mehr über dein persönliches Risiko nach deinem Ganzkörper MRI.