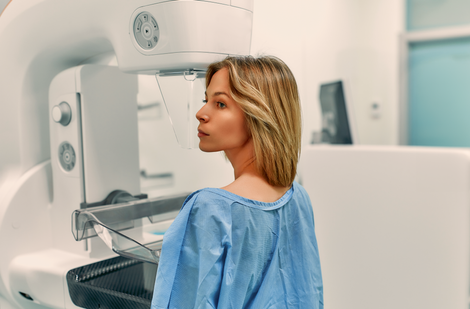
Erfahre mehr über die Vor- und Nachteile der Mammographie sowie alternative Methoden wie Brust-MRI, Ultraschall und Tomosynthese zur Früherkennung von Brustkrebs. Jetzt Scan buchen für präzise Diagnostik ohne Strahlenbelastung
In der Schweiz ist die Mammographie seit den 1960er Jahren als diagnostisches Verfahren etabliert. Das Mammographie-Screening, also die systematische Untersuchung von Frauen ohne Symptome zur Früherkennung von Brustkrebs, wurde in den ersten Kantonen 2014 eingeführt.
Heute ist das Mammographie-Screening in der Schweiz gut etabliert und wird von den meisten Kantonen angeboten. Frauen im Alter von 50 bis 74 Jahren werden alle zwei Jahre zur Teilnahme eingeladen.
Trotz ihrer unbestrittenen Erfolge gibt es jedoch auch Nachteile, wie die Strahlenbelastung oder die schmerzhafte Kompression der Brust. Zudem ist sie bei dichtem Brustgewebe weniger zuverlässig. Dichtes Brustgewebe besteht aus einem höheren Anteil an Drüsen- und Bindegewebe im Vergleich zu Fettgewebe, was auf Röntgenbildern heller erscheint und dadurch die Erkennung von Tumoren erschwert, da diese ebenfalls hell dargestellt werden. Glücklicherweise gibt es mittlerweile verschiedene Alternativen zu Mammographie wie die Magnetresonanztomographie (MRT oder MRI) sowie ergänzende Diagnoseverfahren, die neue Möglichkeiten in der Brustkrebsvorsorge eröffnen.
Was ist eine Mammographie?
Die Mammographie ist eine Röntgenuntersuchung der weiblichen Brust. Sie dient primär der Früherkennung und Diagnose von Brustkrebs (Mammakarzinom), kann aber auch zur Abklärung anderer Brustveränderungen eingesetzt werden.
Die Mammographie basiert auf der unterschiedlichen Absorption von Röntgenstrahlen durch verschiedene Gewebearten. Drüsengewebe, Bindegewebe und Fettgewebe absorbieren die Strahlung unterschiedlich stark, wodurch auf dem Röntgenbild ein Kontrast entsteht. Tumorgewebe, insbesondere wenn es verkalkt ist, absorbiert die Strahlung stärker und erscheint daher als helle Stelle auf dem Bild.
Die Mammographie nutzt Röntgenstrahlen und bringt eine geringe Strahlenbelastung mit sich. Das Risiko, durch die Mammographie selbst an Krebs zu erkranken, ist jedoch sehr gering und wird durch den Nutzen der Früherkennung deutlich aufgewogen.
Wann sollte eine Mammographie durchgeführt werden?
- Krebsvorsorge: Regelmässige Mammographie zur Früherkennung von Brustkrebs bei asymptomatischen Frauen ab einem bestimmten Alter (in der Schweiz und Deutschland ab 50 Jahren)
- Diagnostik: Abklärung von tastbaren Knoten, Brustschmerzen oder anderen Symptomen
- Verlaufskontrolle: Überwachung bekannter Brustveränderungen oder nach einer Brustkrebsbehandlung
Was sind die Nachteile einer Mammographie?
Neben der Strahlenbelastung bestehen bei der Mammographie noch einige weitere Limitationen:
- Dichteres Brustgewebe: Bei jüngeren Frauen oder Frauen mit dichtem Brustgewebe ist die Mammographie weniger empfindlich, da sich Tumore schlechter vom umliegenden Gewebe abgrenzen lassen. In solchen Fällen können ergänzende Untersuchungen wie Ultraschall oder MRI notwendig sein.
- Überdiagnostik: Die Mammographie kann auch zu Überdiagnosen führen, d.h. zur Entdeckung von Tumoren, die nie zu Beschwerden geführt hätten. Es wird geschätzt, dass bei Frauen, die 10 Jahre lang am Mammographie-Screening teilnehmen, bis zu 19 % der diagnostizierten Brustkrebsfälle überdiagnostiziert sein könnten, also Tumore, die nie Beschwerden verursacht hätten und keine Behandlung erfordert hätten.
- Falsch-positive Befunde: Ein häufiges Ergebnis von Mammographie-Screenings sind falsch-positive Befunde, die zu unnötigen Tests und Biopsien führen. Jüngere Frauen und Frauen mit dichtem Brustgewebe sind häufiger von falsch-positiven Ergebnissen betroffen, ebenso wie Frauen, die jährlich (statt alle zwei Jahre) am Screening teilnehmen oder zum ersten Mal gescreent werden. Obwohl falsch-positive Ergebnisse als kurzfristige psychische Belastung gelten, können sie bei Frauen erhebliche Ängste und Sorgen auslösen.
Welche Alternativen gibt es zur Mammographie beim Brustkrebs-Screening?
Neben der Mammografie können noch andere bildgebende Verfahren eingesetzt werden. Dabei gilt beispielsweise die Magnetresonanztomographie als sehr genaue Untersuchungsmethode bei der Früherkennung von Brustkrebs.
Brustultraschall, Tomosynthese und Mamma-CT (Brust-CT), sind weitere Optionen, die je nach individueller Situation in Betracht gezogen werden können. Die Entscheidung für eine Methode sollte immer in Absprache mit dem Gynäkologen oder der Gynäkologin bzw. dem entsprechenden Facharzt erfolgen.
1. Brustultraschall
Eine Ultraschalluntersuchung der Brust bspw. durch den Frauenarzt ist eine schmerzfreie und strahlungsfreie Methode, die besonders bei dichtem Brustgewebe sinnvoll ist. Er kann Veränderungen wie Zysten, Fibroadenome oder Tumore sichtbar machen, die in der Mammographie möglicherweise übersehen werden. Der Ultraschall wird häufig als Ergänzung zur Mammographie eingesetzt, kann aber auch bei jungen Frauen oder Schwangeren als alleinige Untersuchungsmethode dienen.
2. Magnetresonanztomographie (MRI)
Ein MRI der Brust ist eine sehr genaue Untersuchungsmethode ohne Strahlenbelastung, die besonders bei Frauen mit erhöhtem Brustkrebsrisiko eingesetzt wird. Radiologen können mit ihr selbst kleinste Tumore erkennen.
3. Tomosynthese
Die Tomosynthese ist eine Weiterentwicklung der Mammographie, bei der die Brust aus verschiedenen Winkeln geröntgt wird. Dadurch entstehen dreidimensionale Bilder, die eine genauere Beurteilung der Brust ermöglichen. Die Tomosynthese kann insbesondere bei dichtem Brustgewebe hilfreich sein und wird oft in Kombination mit der Mammographie eingesetzt. Die Strahlenbelastung bei der Tomosynthese ist etwas höher als bei der Mammographie.
4. Mamma-CT (Brust-CT)
Der Mamma-CT ist eine neue Technologie, die dreidimensionale Bilder der Brust ohne Kompression liefert. Er ist schmerzfrei und kann selbst kleinste Verkalkungen entdecken. Der Mamma-CT ist jedoch noch nicht weit verbreitet und wird derzeit hauptsächlich in spezialisierten Zentren angeboten.
Wann MRI statt Mammographie?
Ein MRI der Brust wird in der Regel nicht als Ersatz für eine Mammographie, sondern als ergänzende Untersuchung eingesetzt. Es gibt jedoch bestimmte Situationen, in denen ein MRI bevorzugt oder zusätzlich zur Mammographie empfohlen wird:
- Genetische Prädisposition und familiäre Vorbelastung: Frauen mit BRCA1- oder BRCA2-Mutationen haben ein erhöhtes Risiko an Brustkrebs und Eierstockkrebs zu erkranken. Diese Gene sind normalerweise dafür zuständig, Zellschäden zu reparieren und die Entstehung von Krebs zu verhindern. Eine Mutation in diesen Genen bedeutet, dass diese Schutzfunktion eingeschränkt ist. Da Frauen mit genetischer Vorbelastung deutlich häufiger an Brustkrebs erkranken, sollte ihr Brustdrüsengewebe regelmässig untersucht werden. Um die Strahlendosis so gering wie möglich zu halten, kann eine MRI bei ihnen geeignet sein, da sie ganz ohne Strahlenbelastung auskommt. Eine Studie legt nahe, dass bei jungen Frauen mit hohem Brustkrebsrisiko eine halbjährliche MRT-Untersuchung effektiver zur Früherkennung ist als eine jährliche Mammographie. Die Studie umfasste 295 Frauen mit erhöhtem Risiko. Bei 17 von ihnen wurde Brustkrebs im Frühstadium diagnostiziert.
- Vorherige Brustkrebsdiagnose: Aktuelle Forschungsergebnisse deuten darauf hin, dass Frauen mit einer vorherigen Brustkrebsdiagnose möglicherweise ein ähnliches Risiko für ein erneutes Auftreten von Brustkrebs haben wie Frauen mit bekannter BRCA-Mutation. Eine Studie mit 7’446 Frauen mit erhöhtem Brustkrebsrisiko zeigte, dass ein MRI-Screening zusätzlich zur jährlichen Mammographie bei Frauen, die bereits Brustkrebs hatten (13 %), ähnlich effektiv bei der Entdeckung bösartiger Tumore war wie bei Frauen mit bekannter BRCA-Mutation (15 %).
- Dichteres Brustgewebe: Bei Frauen mit sehr dichtem Brustgewebe, das in der Mammographie die Erkennung von Tumoren erschweren kann, kann ein MRI zur besseren Darstellung beitragen. In einer Studie wurden Frauen mit dichtem Brustgewebe mittels MRI und Tomosynthese untersucht. Bei 1.444 Frauen mit dichtem Brustgewebe erkannte die Brust-MRT erfolgreich alle 17 Fälle von invasivem Krebs und identifizierte 5 von 6 (83 %) duktale Carcinoma in situ (DCIS). Im Gegensatz dazu erkannte die Tomosynthese nur 7 von 17 invasiven Krebserkrankungen (41 %) und 2 von 6 DCIS (33 %).
- Unklare Befunde in der Mammographie: Wenn in der Mammographie unklare Befunde auftreten, kann ein MRI zur weiteren Abklärung eingesetzt werden. Eine Studie der MedUni Wien und des Diagnostikum Graz zeigt, dass die MRI bei unklaren Mammographie-Ergebnissen die beste nicht-invasive Methode zur Abklärung ist. Sie kann eindeutig zwischen gutartigen und bösartigen Befunden unterscheiden und sogar bisher unentdeckte Tumore aufdecken.
- Überprüfung von Brustimplantaten: Ein MRI kann helfen, mögliche Komplikationen oder Rupturen von Brustimplantaten zu erkennen. Zu den frühen Komplikationen nach einer Brust-OP zählen Infektionen und Hämatome (Blutergüsse). Später können Kapselfibrosen oder Rupturen auftreten. Aus diesem Grund empfahl die Food and Drug Administration (FDA) 2006, dass Frauen mit Silikonimplantaten 3 Jahre nach der Operation und danach alle 2 Jahre ein MRI-Screening durchführen lassen sollten.
Warum ist Brustkrebs-Screening so wichtig?
- Früherkennung: Das Screening ermöglicht die Entdeckung von Brustkrebs in einem frühen Stadium, oft bevor er Symptome verursacht. Je früher Brustkrebs erkannt wird, desto besser sind die Behandlungsmöglichkeiten und Heilungschancen. Laut der American Cancer Society liegt die relative 5-Jahres-Überlebensrate bei 99 %, wenn Brustkrebs frühzeitig erkannt wird und sich noch nicht ausgebreitet hat.
- Senkung der Sterblichkeit: Studien haben gezeigt, dass regelmässiges Brustkrebs-Screening die Sterblichkeitsrate durch Brustkrebs senken kann. Durch die Früherkennung können Tumore entfernt werden, bevor sie sich ausbreiten und lebensbedrohlich werden. So wird geschätzt, dass das Sterberisiko für Frauen, die regelmässig am Mammographie-Screening teilnehmen, um 40 % verringert ist.
- Verbesserung der Behandlungsmöglichkeiten: Die Früherkennung von Brustkrebs ermöglicht eine individuellere und schonendere Behandlung, da kleinere Tumore oft weniger invasive Therapien erfordern.
Mammographie-Untersuchungen im Rahmen des Brustkrebsscreenings werden von den gesetzlichen Krankenkassen erstattet. Neben Früherkennungsuntersuchungen ist auch die Selbstuntersuchung, d. h. regelmässiges Abtasten der Brust und der Achselhöhlen, ein wichtiges Instrument, um Veränderungen der Brust so früh wie möglich zu erkennen. Jedoch sollte klargestellt werden, dass die Selbstuntersuchung keine Alternative zu bildgebenden Verfahren darstellt, sondern eine Ergänzung ist.
Fazit: Weniger Frauen sterben an Brustkrebs dank Mammographie
Brustkrebs ist die häufigste Krebserkrankung bei Frauen, jedoch sterben immer weniger Frauen daran. Ein Grund dafür ist das Mammographie-Screening-Programm, das bereits in vielen Kantonen existiert und dazu beiträgt, Brustkrebs frühzeitig zu erkennen.
Die Mammographie ist derzeit der Goldstandard in der Früherkennung von Brustkrebs, da sie eine hohe Genauigkeit bei der Erkennung von Tumoren aufweist und somit die Sterblichkeitsrate senken kann. In einigen Fällen, beispielsweise bei Frauen mit sehr dichtem Brustgewebe oder einem erhöhten Brustkrebsrisiko, können jedoch alternative bildgebende Verfahren wie die Magnetresonanztomographie oder der Ultraschall eingesetzt werden, um eine genauere Diagnose zu ermöglichen.
Du hast Bedenken um deine Gesundheit oder möchtest dich gerne absichern? Dann buche jetzt deinen Scan zur Diagnostik ohne Strahlenbelastung.